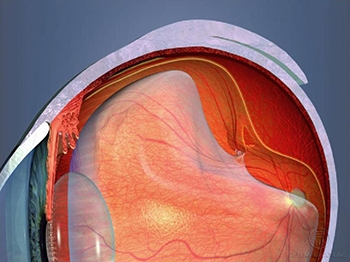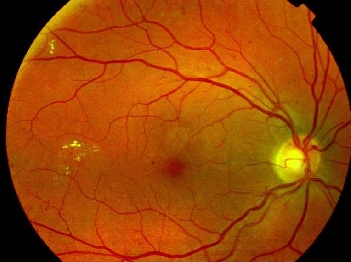
Doença que afeta os vasos e neurônios da retina em pacientes diabéticos. Pode ocasionar piora da visão por edema macular, hemorragia vítrea ou descolamento de retina. O edema macular é um inchaço da área central da retina (mácula) que causa mais comumente piora gradual e moderada da visão. O tratamento consiste na aplicação de medicamentos na cavidade vítrea e a fotocoagulação à laser. A hemorragia vítrea e o descolamento tracional da retina normalmente causam perda abrupta e importante da visão. O tratamento na maioria dos casos é através de uma cirurgia chamada vitrectomia.
Saiba mais sobre Retinopatia Diabética
O que é retinopatia diabética?
O açúcar elevado no sangue compromete os capilares da retina, causando dilatação, vazamento e hemorragia. Essas alterações dos pequenos vasos sanguíneos da porção interna do globo ocular, causadas pelo diabetes, são chamadas de retinopatia diabética.
O que significam os termos “retinopatia diabética não-proliferativa” e “ retinopatia diabética proliferativa”?
A retinopatia diabética não-proliferativa apresenta os capilares da retina dilatados (microaneurismas) e incompetente, ou seja, deixam passar plasma e hemácias (conteúdos do sangue) por suas paredes danificadas.
A retinopatia diabética proliferativa apresenta, alem dos capilares dilatados e incompetentes, vasos anormais embrionários, que surgem na superfície da retina e que sangram com grande facilidade para o interior do globo ocular.
A forma proliferativa é muito mais grave que a forma não-proliferativa.
Como o Diabetes pode comprometer a visão?
No início da retinopatia, as alterações dos pequenos vasos sanguineos não são percebidas pelo paciente. A diminuição da visão ocorre quando esses capilares vazam, comprometendo a porção central da retina ou quando ocorre grande hemorragia.
Como a Retinopatia Diabética pode ser detectada e tratada precocemente?
No início, a retinopatia não compromete a visão dos pacientes. Entretanto, o exame de fundo de olho com dilatação da pupila permite identificar a retinopatia na fase inicial, quando a visão do paciente é normal. Uma vez feito o diagnóstico, o oftalmologista especializado em retina deve avaliar se há ou não necessidade de tratar com fotocoagulação por laser. Quando a retinopatia é muito leve, deve ser feito apenas um acompanhamento periódico.
Quando a fotocoagulação com laser pode ajudar os pacientes com retinopatia diabética?
Há dois momentos em que a fotocoagulação com laser pode ajudar os pacientes e deve ser indicada. Primeiro, quando surgem na superfície da retina vasos anormais, chamados neovasos. A presença desses neovasos é um sinal de alerta, pois eles sangram com grande facilidade para dentro do olho. Indica-se, então, a panfotocoagulação, que consiste num grande número de disparos de laser em várias sessões, detendo a progressão dos neovasos e diminuindo as possibilidades de sangramentos. O outro momento em que se indica laser é quando há uma diminuição da visão causada pelo vazamento e sangramento dos capilares da porção central da retina, chamada de mácula. A angiografia fluoresceínica identifica os capilares doentes que estão vazando, permitindo ao oftalmologista destruí-los com disparos muito precisos de laser. Isso échamado de tratamento do edema macular diabético.
De que forma o controle metabólico na Diabetes interfere na Retinopatia?
Grandes estudos realizados na América do Norte e Inglaterra (DCCT e UKPDS), demosntraram que os pacientes que conseguem manter um controle rígido da glicose sanguínea praticamente não apresentam retinopatia diabética e, quando apresentam é de forma muito leve.
Quais os cuidados que o paciente diabético deve ter com a visão?
O paciente deve, em primeiro lugar, escolher um bom endocrinologista. Por bom endocrinologista entende-se um médico com o qual se estabeleça uma relação de confiança e colaboração. A periodicidade dos exames de fundo de olho será determinada pelo oftalmologista, assim como o momento adequado para iniciar o tratamento. Com esses cuidados, a visão dos pacientes estará protegida da retinopatia diabética.
Com que frequência um paciente com diabetes deve ser submetido a um exame de fundo de olho com pupila dilatada?
A Academia Americana de Oftalmologia estabeleceu uma tabela em que relaciona a gravidade da retinopatia com a frequência com que os pacientes diabéticos devem ser submetidos ao exame de fundo de olho. Pacientes sem retinopatia ou com retinopatia muito leve devem ser examinados anualmente. Pacientes com retinopatia moderada, a cada 6 meses, e pacientes com retinopatia grave, a cada 3 meses. Embora essa tabela seja uma boa referência, compete ao oftalmologista do paciente estabelecer um plano de acompanhamento e tratamento.
A Retinopatia Diabética pode causar cegueira?
Sim, pode. A retinopatia Diabética é, ainda hoje, uma das principais causas de cegueira em quase todos os países do mundo. Isso deve-se ao fato de que o controle metabólico do Diabetes e o controle de fundo de olho dependem, principalmente do paciente. Infelizmente, muitos pacientes procuram atendimento oftalmológico somente quando a visão encontra-se muito afetada pela Retinopatia Diabética. Nessas circunstâncias, o oftalmologista tem muito pouco a oferecer.

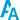

 A catarata é uma doença caracterizada pela opacificação progressiva do cristalino. O cristalino é uma lente natural do olho, situada atrás da iris. Sua função é projetar uma imagem nítida na retina que é a “tela” onde as imagens são formadas e transmitidas ao cérebro. Com a perda progressiva da transparência do cristalino, impedindo que os raios de luz o atravessem e alcancem a retina, a pessoa inicialmente percebe uma visão embaçada. Com a evolução do quadro, que leva à opacificação total do cristalino, a pessoa acometida pode enxergar apenas vultos.
A catarata é uma doença caracterizada pela opacificação progressiva do cristalino. O cristalino é uma lente natural do olho, situada atrás da iris. Sua função é projetar uma imagem nítida na retina que é a “tela” onde as imagens são formadas e transmitidas ao cérebro. Com a perda progressiva da transparência do cristalino, impedindo que os raios de luz o atravessem e alcancem a retina, a pessoa inicialmente percebe uma visão embaçada. Com a evolução do quadro, que leva à opacificação total do cristalino, a pessoa acometida pode enxergar apenas vultos.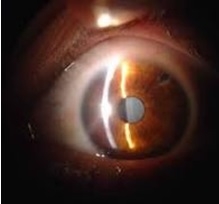
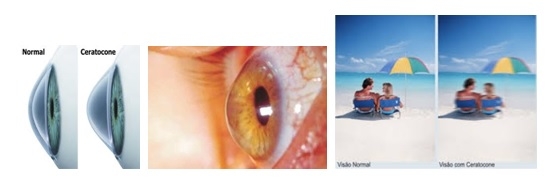
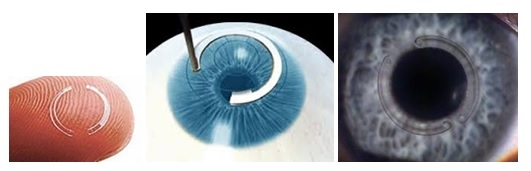
 O que é Ceratocone?
O que é Ceratocone?